Hepatitis B
Complicaciones:
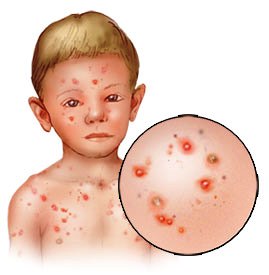
A pesar de que se considera una enfermedad vírica benigna, el sarampión puede provocar complicaciones incluso en niños sanos. Las más frecuentes son la otitis media, la diarrea y la neumonía, pero las más graves, aunque raras, son las que afectan al sistema nervioso central (cerebro, cerebelo, etc.) como son la encefalitis (1 de cada 1000 casos) que se presenta en las semanas siguientes al sarampión o la panencefalitis esclerosante subaguda (1 de cada 100.000), que aparece años más tarde.Si el sarampión afecta a personas que tienen disminuidas sus defensas (inmunodeprimidas) o están desnutridas (como en países del tercer mundo), la evolución puede ser mucho más complicada e incluso, poner en peligro la vida.
Prevención:
La mejor prevención es evitar el contagio por lo que, como los humanos somos el único reservorio del virus, si conseguimos que los niños no padezcan la enfermedad, el virus desaparecerá, como ya ha ocurrido con la viruela, otra enfermedad vírica que está erradicada.Por el momento, la manera que tenemos de evitar que los niños padezcan el sarampión es que no entren en contacto con niños que lo padezcan y sobre todo vacunarlos.
La vacuna del sarampión se administra junto a las vacunas de otras dos enfermedades víricas: la rubeola y las paperas (parotiditis), en lo que se conoce como vacuna triple vírica. Los gérmenes que se introducen en el organismos a través de la inyección están vivos pero muy atenuados (no producen la enfermedad) de modo que permiten a los niños producir defensas (anticuerpos) frente a estas enfermedades, evitando que puedan padecerlas en el futuro. La vacuna se administra dentro del calendario vacunal en dos dosis, con la primera a partir del año de edad y la segunda un tiempo después, que puede variar desde los 3-4 años a los 11-14 años.
La vacuna es eficaz, es decir, evita la enfermedad durante el resto de la vida en más del 90 % de los niños con la primera dosis. Con la segunda dosis se consigue proteger a la mayoría de los que no quedaron protegidos con la primera. Además, la vacunación evita la aparición de las complicaciones neurológicas graves.
En algunos casos, puede haber dudas acerca de si un niño ha padecido alguna de las enfermedades contra las que protege la vacuna triple vírica. Esto no es muy importante, porque la recomendación actual es vacunar a los niños con la “triple vírica” a pesar de haber presentado alguna de las enfermedades (sarampión, rubéola o paperas).
La vacuna triple vírica, como cualquier medicamento, puede tener efectos secundarios no deseados que suelen ser leves. Los más frecuentes son molestias locales en el lugar de la inyección que aparecen el día de la administración o manifestaciones generales como fiebre o sarpullido leve (parecido al sarampión) que pueden aparecer una semana después (entre 5 y 12 días).
Aunque se ha relacionado a esta vacuna con diferentes enfermedades como autismo, diabetes, enfermedad inflamatoria intestinal, etc., no hay ninguna evidencia de tal relación, mientras que si la hay, como se ha podido comprobar en algunos países, entre la disminución de las coberturas vacunales (porcentaje de niños que han sido vacunados del total de los que debían estarlo) y la aparición de epidemias de sarampión.
En países en vías de desarrollo con problemas graves de malnutrición la administración preventiva de vitamina A, al aumentar la inmunidad o capacidad de defenderse de las infecciones, previene la mortalidad infantil por varias enfermedades infecciosas, entre ellas el sarampión.
Recomendaciones en caso de epidemia:
Niños: de 6 a 11 meses con una dosis de vacuna de sarampión-rubéola (doble viral o SR) preliminar haciendo énfasis que se debe de aplicar la dosis del esquema al año de edad; niños de 1 a 6 años que no han sido vacunados debe aplicarse vacuna sarampión-rubéola-parotiditis (Triple Viral o SRP) y a los de 7 a 39 años que no cuenten con antecedente de vacunación a partir del año 2000, se le aplicará sarampión-rubéola (doble viral o SR).Así como a los trabajadores de: turismo, mercados, sexo comercial, de salud, del magisterio y alumnos de secundarias, preparatorias y profesionales que vivan o laboren alrededor de las áreas de riesgo.
Los adultos mayores de 40 años no ameritan vacunación porque hay una alta probabilidad de haber padecido la enfermedad y tener protección natural contra el sarampión.
Gripe o resfriado
Consideraciones generales:
Uno de los problemas de la gripe es que sus síntomas son muy similares a los de los resfriados comunes, lo que provoca que mucha gente crea que padece la gripe cuando lo que tiene en realidad es un vulgar catarro. Algunos de los síntomas que pueden ayudar a distinguirla son la fiebre alta (en los cuadros catarrales no suelen alcanzarse temperaturas tan elevadas), su aparición repentina, y la duración de los síntomas, que pueden llegar a durar entre una y dos semanas. Otros de los síntomas que permiten reconocer la enfermedad son el dolor de cabeza, la congestión nasal, dolor de garganta y tos seca, los dolores abdominales y articulares, el agotamiento extremo y en algunos casos incluso problemas gastrointestinales.En este sentido muchos facultativos admiten que muchos de los procesos que tienen lugar en la temporada de gripe, coincidiendo con los cambios térmicos, tienen un diagnóstico clínico que no corresponde con el de la gripe.
El resfriado o catarro común
Causas:
El tipo de virus varía según la estación del año. Por ejemplo, los resfriados en verano suelen estar causados por un picornavirus, mientras que en épocas de lluvias suelen ser infecciones causadas por paramixovirus o mixovirus, rinovirus, coronavirus y otros.Entre un 30-60% de los catarros están causados por rinovirus. Otros virus que también pueden causarlo son los virus paragripales (parainfluenza), los coronavirus y el virus sincitial respiratorio.
Complicaciones:
No es raro que un niño llegue a presentar de 250 a 500 ronchas, cualquiera de las cuales puede infectarse y dejar cicatrices permanentes. Algunas de estas infecciones pueden tener consecuencias graves. Dentro de las complicaciones menos comunes en los niños se encuentran la inflamación del cerebro, la pérdida del equilibrio y neumonía. En los adultos, la neumonía es la complicación más común de la varicela y se presenta en casi 20% de los adultos infectados.La varicela también puede causar la pérdida de días de trabajo debido a que las familias deben pasar más tiempo con los niños y darles la atención necesaria cuando contraen la varicela. Los adultos susceptibles que se enferman también pierden días laborales. Los costos de las consultas médicas y las medicinas pueden ser una carga extra inesperada para las familias.
Las sobre infecciones bacterianas de las vesículas pueden dejar cicatrices u ocasionar fascitis necrosante o septicemia.
Si la infección ocurre durante las 20 primeras semanas de embarazo, podría dar lugar un Síndrome de varicela congénita, aproximadamente en un 0,7% de los casos.
Prevención:
Para evitar que los niños contraigan dicho virus, deben recibir la vacuna contra la varicela, que suele administrarse cuando los niños tienen entre 12 y 15 meses. Se recomienda la administración de una vacuna de refuerzo a niños de entre 4 y 6 años para una mayor protección. Asimismo, la administración de dos dosis de la vacuna con un intervalo de 28 días como mínimo a las personas de 13 años o más que nunca hayan tenido varicela o recibido la vacuna contra esta enfermedad.La vacuna tiene alrededor de un 70% a 85% de efectividad en la prevención de una infección leve y, más de un 95% de efectividad en la prevención de formas moderadas o graves de la infección. Por lo tanto, aunque algunos niños que recibieron la vacuna contraerán varicela de todas maneras, los síntomas suelen ser mucho más leves que los de los niños que no han sido vacunados y contraen la enfermedad.
Los niños sanos que han padecido varicela no necesitan la vacuna, generalmente cuentan con protección de por vida contra la enfermedad.
La vacuna contra la varicela es de virus vivos atenuados: 1 dosis de 0,5ml por vía subcutánea a los a los 15 meses y un refuerzo a los 11 años de edad.
La vacuna está contraindicada en personas inmunodeprimidas, embarazadas, enfermedad grave y trastornos inmunitarios graves.
La transmisión de la infección puede prevenirse aislando al paciente infectado:
Exclusión de los niños de la escuela, consultorios médicos, salas de urgencias y sitios públicos durante cinco días como mínimo después de que aparece la erupción o hasta que se secan las vesículas.
El aislamiento estricto en los hospitales es indispensable para evitar la infección grave de los pacientes inmunodeficientes.
Desinfección de los objetos contaminados con secreciones nasofaríngeas y de las lesiones.
La inmunoglobulina varicela-zoster (IGVZ), preparada a partir del plasma de donantes de sangre normal con altos títulos de los correspondientes anticuerpos específicos es eficaz para modificar o prevenir la enfermedad siempre y cuando se administre dentro de las 96 horas siguientes a la exposición.
Generalmente, una persona tiene un episodio de varicela en su vida, pero el virus que causa la varicela puede permanecer en el cuerpo en estado latente y manifestarse en un tipo de erupción cutánea diferente conocido como culebrilla o herpes zóster. La vacuna contra la varicela reduce considerablemente las posibilidades de que un niño contraiga esta enfermedad, pero, de todas maneras, puede tener culebrilla
Laberintitis
Síntomas:
Sentir que rota. Las cosas dan vuelta. Tener la sensación de que el piso se mueve o se hunde. Dificultad para leer. Escuchar con dificultad. Si la mayoría de las respuestas son positivas, seguramente existe un trastorno en el sistema vestibular. La sensación de desequilibrio e inestabilidad, los movimientos oculares involuntarios, la pérdida de la audición y los pitos en el oído son los principales síntomas de la laberintitis. Este es uno de los trastornos del sistema vestibular que implica la inflamación de los canales del oído interno. No es más que un proceso inflamatorio-infeccioso del laberinto.Tipos de laberintitis:
Laberintitis circunscrita:
Es la comunicación anormal entre el oído interno y el oído medio. También es conocida como laberintitis crónica, perilaberintitis, o fístula laberíntica.Esta complicación es específica de la otitis media colesteatomatosa y se produce por erosión de la cápsula ótica del laberinto con exposición del endostio e irritación laberíntica. Se calcula que el 10% de los colesteatomas producen fístulas.
Las fístulas laberínticas como complicación de una Otitis Media no colesteatomatosa son muy raras.
Pueden tener también un origen postquirúrgico, inmediato o retardado, incluso muy retardado.
Estas fístulas laberínticas cuyo origen es una Otitis Media se ha de diferenciar de la fístula perilinfática postraumática de la ventana oval.
Su lugar de asentamiento más frecuente es en la eminencia ósea del CSE, situada en el antro mastoideo, pero también puede localizarse en el resto de los canales y en el promontorio. La erosión da lugar a una fístula entre la cavidad timpánica y la luz laberíntica. Actualmente se puede considerar como la complicación más frecuente de la Otitis media crónica colesteatomatosa.
Laberintitis serosa:
También denominada laberintitis aguda tóxica. Las laberintitis son clásicamente serosas antes de llegar a ser infecciosas, por tanto esta forma es considerada como de transición hacia la infecciosa o supurada.Se trata de una inflamación intralaberíntica difusa, discreta y reversible, total o parcialmente, producida por una reacción inflamatoria de vecindad, es decir, un proceso agudo o crónico en el oído medio.
Laberintitis supurada:
También denominada aguda supurada, aguda supurada clásica, destructiva o necrosante. Su terminología ha sido siempre un tanto imprecisa. Consiste, como su nombre indica, en la invasión de los espacios laberínticos por contenido purulento, bacterias y presencia de detritus.Se trata de un proceso muy serio que en su evolución natural conlleva la anulación irreversible del laberinto y que cursa con un síndrome vertiginoso muy acusado e hipoacusia profunda irreversible. Hoy es una complicación excepcional.
Etiología.
Puede producirse en el transcurso de una Otitis Media Aguda o de una Otitis Media Crónica, o bien establecidas ya otras complicaciones como mastoiditis o meningitis.En la OMC colesteatomatosa, la infección se propaga desde el oído medio al laberinto por una osteítis que llega a producir efracción ósea que lo más frecuente es que sea por erosión del CSE y más raramente a través de las ventanas o del promontorio. Otras efracciones pueden ser las quirúrgicas o traumáticas.
También puede propagarse sin efracción ósea a través del ligamento de la platina del estribo.
En la meningitis se ha propuesto una vía retrógrada a través del Conducto Auditivo Interno.
Se ha descrito algún caso sin lesión parietal ni penetración microbiana, siendo la patogenia totalmente oscura a falta de una constatación anatómica.
Anatomía patológica.
En una primera fase aumenta la tensión de la perilinfa produciéndose una autentico hidrops endolinfático, encontrándose en el líquido gérmenes, leucocitos y aumento de proteínas. En una segunda fase la infección forma una colección purulenta en el oído interno. Este empiema provoca la destrucción de los epitelios neurosensoriales de la cóclea y del laberinto posterior, lo que conlleva a la pérdida de la función vestibular y cofosis. Finalmente hay una tercera fase de cicatrización, es la de las lesiones sensoriales, pues se presenta una necrosis de las partes blandas del laberinto y unas lesiones óseas que consisten en aparición de hueso neoformado. La curación pasa a través de la pérdida de funciones.Síntomas:
Se caracteriza por la aparición, en un paciente aquejado de un proceso ótico previo, de crisis vertiginosas, nauseas, vómitos y agravación de la hipoacusia que pasa a ser de tipo perceptivo. Los acúfenos pueden o no estar presentes. Siempre hay otorrea purulenta. Es un síntoma de estado grave.Los vértigos son violentos y acompañados de intensa sintomatología vegetativa. Nistagmo hacia el lado sano, de tipo destructivo.
Hipoacusia profunda o cofosis.
Frecuente asociación de otras complicaciones endocraneales.
Aparece un nistagmo en la exploración que es de tipo ablativo, paralítico o de destrucción, es decir, hacia el lado sano, hacia el oído no afectado.
• Cuando es producida por una OMA y no hay respuesta al tratamiento. Cuando aparecen complicaciones endocraneales.
• Cuando es producida por una OMC, no debe de realizar laberintectomía en caso de que quede algún resto auditivo.
• Timpanoplastia, si existe colesteatoma.
• Mastoidectomía cuando la laberintitis está producida como complicación de una mastoiditis.
Evolución:
La resolución de la inflamación es lo más frecuente que acarree daño permanente por fibrosis y neoformación ósea (laberintitis osificante).Muchos autores afirman que no es posible diferenciar entre una laberintitis serosa de una supurada hasta valorar el estado cócleo-vestibular a posteriori, es decir, si existe o no reversibilidad en la audición. Aunque excepcionalmente, puede evolucionar produciendo una difusión endocraneal de la infección, originando una meningitis o un absceso endocraneal.
Prevención:
• Evitar los procesos infecciosos en el oído medio• Controlar las alergias y las hipertrofias (crecimiento) de amígdalas y adenoides para garantizar una buena ventilación de la vía aérea superior
• Hacer ejercicios
Cuando ya se tiene es recomendable:
• Práctica de ejercicios especializados para lograr la recuperación funcional del sistema vestibular
• Disminuir los niveles de estrés
• Practicar cualquier deporte o modalidad que proporcione paz y tranquilidad
• Evitar estar sentado o tumbado con la cabeza quieta, esto puede prolongar y hasta impedir el proceso de recuperación
• Evitar en la fase aguda leer, las luces brillantes y los movimientos bruscos
• Evitar tratamientos prolongados con sedantes vestibulares
• Mantener cierto grado de reposo; no es recomendable, por ejemplo, maneja




